動体追尾放射線治療
動体追尾放射線治療とは
胸部や腹部のがん病変は呼吸によって移動し、部位によっては20 mm以上移動することもあります。動く病変に対し放射線治療を行う場合、移動範囲をすべて含めた広い範囲を照射する方法が一般的です。しかし、がんの移動範囲を全て含めた広い範囲に照射を行うとがんの周りの正常な組織も広く照射され、肺・肝臓・腸管などの正常臓器が放射線によって障害される副作用の危険性が高くなります。そのため、呼吸性移動に対応しつつ照射範囲を小さくする技術の開発が求められていました。
動体追尾放射線治療では、がんの移動に合わせて照射範囲も移動させるため、がんへの放射線量を十分保ったまま、正常な臓器の被ばくを減らすことができます。これによって、高い治療効果と副作用の低減が同時に期待できます。
当院では2011年9月より肺がんに対して、2013年3月より肝臓がんに対して、2013年7月より膵臓がんに対しても、動体追尾放射線治療を行っています。
また、2025年1月6日より、国産の放射線治療装置「OXRAY」を用いた、「原発性または転移性肺癌、肝癌および原発性膵癌に対する動体追尾強度変調回転放射線治療/動体追尾Dynamic Swing Arc強度変調回転放射線治療技術の実行可能性臨床試験」を開始予定です。
図1. 従来法と動体追尾照射法の比較
動体追尾放射線治療の対象となる疾患は何ですか?
対象となる疾患は肺がん、肝がん、膵がんです。腫瘍の呼吸による移動量が大きい場合は、移動する範囲を減らすような対策(呼吸性移動対策)が必要です。がん病変が限局していること、呼吸による移動量が大きいなどの条件を満たす場合に動体追尾放射線治療を行っています。条件を満たさない病変につきましては、息止め照射法、呼吸同期照射法などの複数の手法の中から、患者さんにあわせて最適な方法を選択しています。詳細につきましては、放射線治療科の担当医にご確認ください。
動体追尾放射線治療の対象となる疾患は何ですか?
まず、放射線治療科の医師の診察を受けていただき、放射線治療ができるか、そして動体追尾放射線治療を受けることができるかを検討します。判断のために追加の検査を行うこともあります。
-
金属マーカーの挿入
動体追尾放射線治療を受ける前には、目印として金属のマーカーをがんの近くや内部に挿入します。挿入の方法は病変の場所によってそれぞれ異なります。また、金属マーカーの挿入のために3日程度の入院が必要となります。
肺がんの場合
気管支鏡検査を行い、肺内のがん病変の位置を確認しながら、金属のマーカーを挿入します。

図2. 肺がんの動体追尾放射線治療で用いる金属マーカー(左)と留置された金属マーカー(右)
肝臓がんの場合
超音波検査またはCT検査を行い、肝臓内のがん病変の位置を確認しながら、体外から皮膚を貫いて肝臓内のがん病変近くまで針を刺し、金属のマーカーを挿入します。
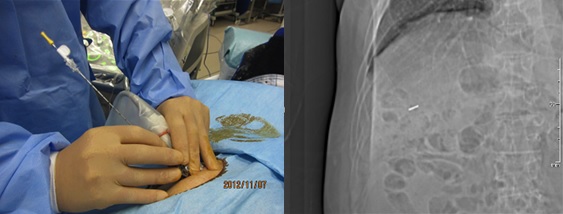
図3. 肝臓がん経皮的に金属マーカーを留置する様子(左)と留置された金属マーカー(右)
膵臓がんの場合
超音波内視鏡検査を行い、胃や十二指腸を通して金属のマーカーを挿入します。
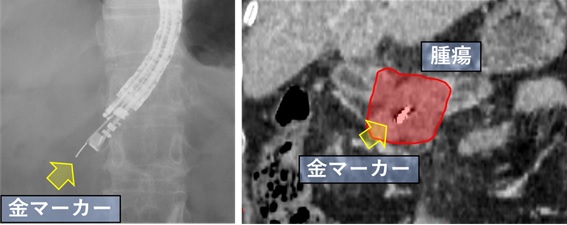
図4. 超音波内視鏡で経胃的に金属マーカーを留置する様子(左)と留置された金属マーカー(右)
-
固定具の作成と腫瘍の呼吸による移動量(呼吸性移動)の評価
毎回の治療で病変の位置を正確に再現するために、それぞれの患者さん専用の固定具を作成します。固定具は、体を広く包み込むようなクッションのような物です。固定具と体の位置関係を再現するために、体の皮膚には目印となる線を描きます(マーキング)。また、X線透視撮影を用いて、呼吸によって病変が移動する範囲やその方向を評価します。
-
放射線治療計画用CTの撮影
がん病変の部位や周囲の正常組織を3次元で正確に同定するために、4次元CTを撮影します。病変の部位によっては造影検査を行ったり、息止めでの撮影を行ったりする場合もあります。
-
リハーサル
患者さんに、実際の放射線治療室に入っていただき、放射線治療装置に表示される透視画像を見ながら、お腹の動きと体内のがんの動きを評価します。実際の治療として放射線が照射されるわけではありません。所要時間は30~40分程度です。
図5. リハーサルの様子 (図更新中 )
-
放射線治療の実際
撮影した放射線治療計画用CTを用いて、照射範囲と線量を設定し、検証の過程を経たのちに、数日後に実際の放射線治療を開始します。
患者さんは、まず、作成した固定具の上に横になって体の位置を再現します。その後、画像誘導放射線治療(IGRT)を用いて治療直前の腫瘍等の位置を確認し、位置ずれがある場合は修正して照射を行います。
治療用の放射線を照射する前に、病変が正しく追尾されていることをX線透視によって確認します。治療中もX線透視で確認しますので、間違って追尾照射をすることはありません。1回あたりの治療時間は20−40分くらいです。
治療の回数は、肺がんで4~8回 (約1~2週間)、肝臓がんで5回 (約1週間)、膵臓がんで15回 (約3週間)です

X線透視像:予測位置(ピンク丸)に病変があることが分かります

図6. 追尾放射線治療の様子(上)と治療X線による画像(下)
予測位置(ピンク丸)に病変があることが分かります。
また、照射される放射線のビームは常に照射野の中央に病変をとらえています
各疾患における動体追尾放射線治療について
原発性肺がんおよび転移性肺がん
当院を含む多施設において、ステージIの原発性肺がんまたは転移性肺腫瘍を有する患者48名を対象に動体追尾放射線治療を行った臨床試験では、2年時の局所制御割合は95.2%、生存割合は79.2%で、グレード3以上の重篤な副作用としては、1例 (2.1%)でグレード3の放射線性肺臓炎を認めたのみでした (2022年 松尾 Radiother Oncol誌)。
原発性肝がんまたは転移性肝がん
当院を含む多施設において、原発性肝細胞がんまたは転移性肝腫瘍を有する患者48名を対象に動体追尾放射線治療を行った臨床試験では、2年時の局所制御割合は98.0%、生存割合は88.8%で、グレード3以上の重篤な副作用としては、7例 (14.5%)で血液検査の異常所見を認めたのみでした (2023年 飯塚 Clin Transl Radiat Oncol誌)。
原発性膵がん
当院を含む多施設において、原発性膵癌を有する患者25名を対象に動体追尾強度変調放射線治療を行った臨床試験では、1年時の局所制御割合は75.3%と良好で、重篤な副作用が生じたのは4例 (16.0%) でした (現在論文投稿中)。
よくある問い合わせと回答
Q. 動体追尾放射線治療は保険適用ですか?
A. 対象疾患に対する動体追尾放射線治療は健康保険で認められている治療です。しかし、対象外の疾患に対しては、自費診療であっても受け付けておりません。
Q. 体内に留置された金属マーカーはその後どうなるのですか?
A. 金属マーカーは治療終了後も体内に残り続けます。金属マーカーは生体に害を及ぼすリスクが少ない材質 (例: 金、プラチナ、チタン) で作られており、長期間体内に残留しても問題ありません。
Q. 金属マーカーが体に残った状態でMRIは撮像できますか?
A. MRIは安全に撮像することができます。これは金やプラチナ、チタンなどの金属は非磁性体であり、MRIの磁場に反応しないためです。

